Siêu âm thai không chỉ là kỹ thuật chẩn đoán hình ảnh mà còn là cột mốc thiêng liêng giúp mẹ theo dõi sự phát triển của thai nhi suốt hành trình 9 tháng 10 ngày. Cùng Phòng khám Sản – Nhi – Xét nghiệm 18 Starlake khám phá vai trò và các thời điểm siêu âm quan trọng trong thai kỳ trong bài viết dưới đây nhé!
1. Siêu âm thai là gì?
Siêu âm thai (Obstetric Ultrasound) là một kỹ thuật chẩn đoán hình ảnh không xâm lấn, sử dụng sóng siêu âm để tạo ra hình ảnh của thai nhi, nhau thai, tử cung và các cơ quan vùng chậu của người mẹ. Đây là một phần không thể thiếu trong quy trình chăm sóc tiền sản hiện đại.
Không chỉ giúp bác sĩ phát hiện sớm những bất thường về hình thái hay sức khỏe thai nhi, siêu âm còn là khoảnh khắc xúc động – khi mẹ lần đầu nhìn thấy hình hài bé bỏng, nghe nhịp tim con đập hay thấy con mỉm cười, mút tay trong bụng mẹ.
2. Những mốc siêu âm thai quan trọng trong thai kỳ
Tùy thuộc vào tình trạng sức khỏe của thai phụ cũng như đặc điểm thai kỳ cụ thể, bác sĩ sản khoa sẽ chỉ định thời điểm và số lần siêu âm thai phù hợp. Tuy nhiên, theo khuyến cáo từ các chuyên gia sản – phụ khoa đầu ngành, có 3 mốc siêu âm quan trọng trong suốt quá trình mang thai mà mọi thai phụ cần thực hiện:
-
Từ 11 tuần đến 13 tuần 6 ngày
-
Từ 18 tuần đến 22 tuần
-
Từ 30 tuần đến 32 tuần
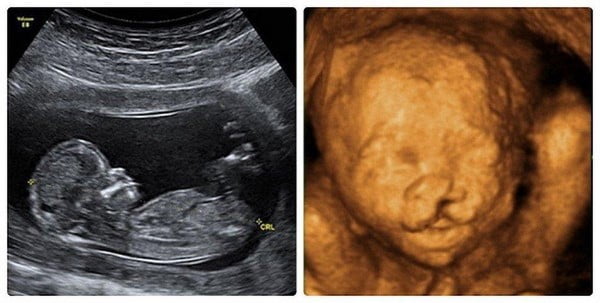
Siêu âm thai tầm soát dị tật thai nhi ở giai đoạn 11 tuần đến 13 tuần 6 ngày
Đây là giai đoạn vàng cho việc sàng lọc các bất thường di truyền và dị tật bẩm sinh sớm, với các mục tiêu chẩn đoán và đánh giá chính như sau:
-
Đo chiều dài đầu – mông (CRL) để xác định chính xác tuổi thai và dự kiến ngày sinh. Đây là chỉ số đáng tin cậy nhất trong tam cá nguyệt đầu tiên.
-
Đo độ mờ da gáy (NT) kết hợp với xét nghiệm sinh hóa máu mẹ để đánh giá nguy cơ bất thường nhiễm sắc thể như hội chứng Down (trisomy 21), Edwards (trisomy 18), Patau (trisomy 13)…
-
Xác định số lượng thai, số bánh nhau và số buồng ối trong trường hợp thai kỳ đa thai.
-
Quan sát bước đầu các cấu trúc giải phẫu như: tay, chân, thành bụng, tim, sọ não, bánh nhau… để phát hiện những dị tật lớn có thể thấy sớm.
-
Đo khoảng sáng sau não thất IV (Intracranial translucency – IT) theo tiêu chuẩn của FMF nhằm sàng lọc dị tật ống thần kinh.
-
Đánh giá nguy cơ tiền sản giật sớm, đặc biệt ở những thai phụ có yếu tố nguy cơ cao.
Siêu âm thai hình thái học thai nhi từ 18 tuần đến 22 tuần
Đây được xem là giai đoạn tối ưu để khảo sát toàn diện hình thái và cấu trúc thai nhi. Siêu âm thai hình thái ở thời điểm này có thể giúp phát hiện đa số các dị tật bẩm sinh về giải phẫu.
-
Khảo sát cấu trúc não và hộp sọ nhằm phát hiện bất thường về hình dạng, khoang não hoặc não úng thủy.
-
Đánh giá gương mặt thai nhi để phát hiện các dị tật như sứt môi, hở hàm ếch.
-
Quan sát cột sống nhằm loại trừ các dị dạng như thoát vị màng tủy, gai đôi cột sống.
-
Kiểm tra thành bụng để loại trừ các bất thường như thoát vị rốn, hở thành bụng (gastroschisis).
-
Đánh giá tim thai chi tiết, bao gồm bốn buồng tim, các mạch máu lớn như động mạch chủ và động mạch phổi.
-
Quan sát dạ dày, hai thận và bàng quang để đánh giá chức năng và hình thái hệ tiêu hóa, tiết niệu.
-
Khảo sát chi trên và chi dưới, xác nhận số lượng ngón, độ dài, sự vận động – là những dấu hiệu gián tiếp giúp phát hiện bất thường nhiễm sắc thể.
-
Đánh giá bánh nhau, dây rốn và lượng nước ối – các yếu tố quan trọng liên quan đến trao đổi chất giữa mẹ và thai.
-
Đo chiều dài cổ tử cung để dự báo nguy cơ sinh non.
-
Đo các chỉ số sinh học thai nhi (BPD, HC, AC, FL…) để theo dõi sự phát triển có tương ứng với tuổi thai hay không, phát hiện chậm tăng trưởng trong tử cung (IUGR).
Lưu ý: Dù siêu âm hình thái có độ chính xác cao, song không thể phát hiện được toàn bộ các bất thường bẩm sinh, vì nhiều dị tật có thể không biểu hiện rõ ở giai đoạn này hoặc tiến triển muộn hơn.
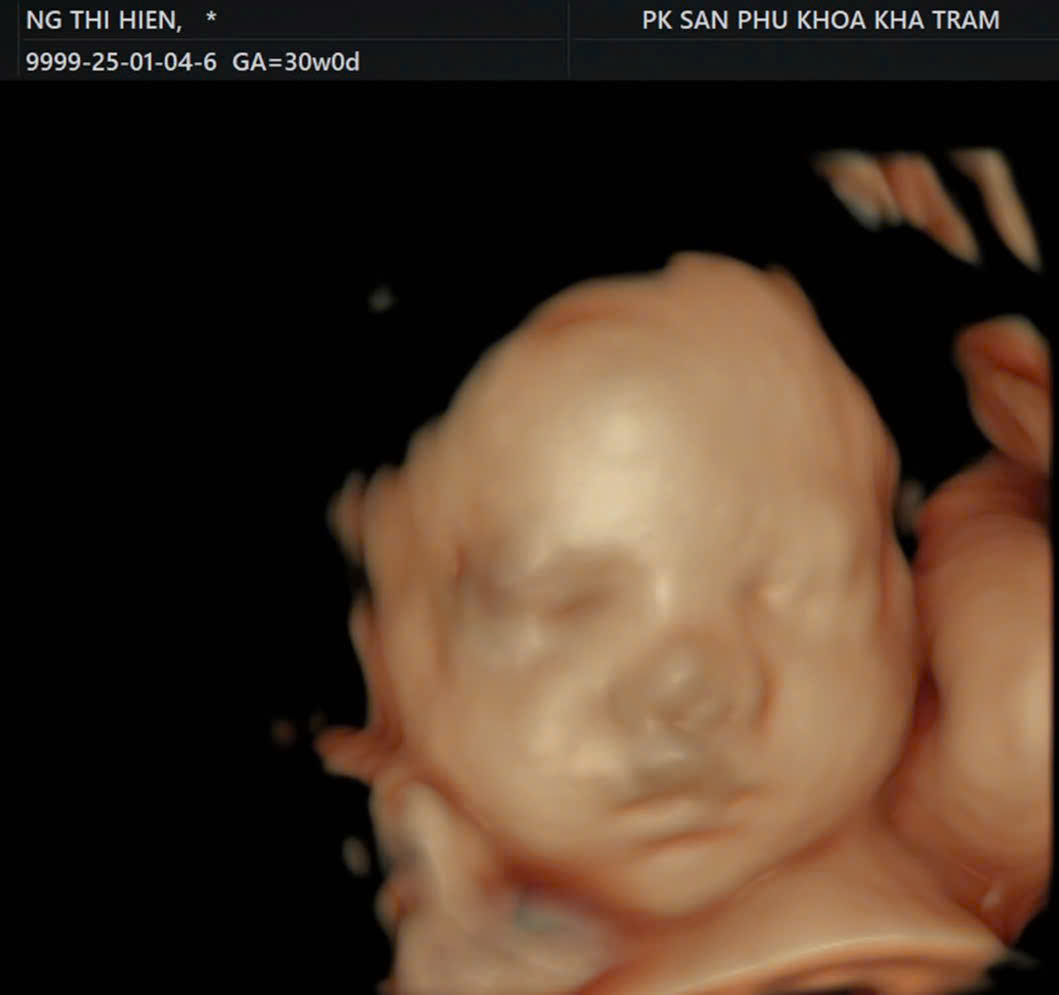
Siêu âm thai đánh giá tăng trưởng thai từ 30 tuần đến 32 tuần
Giai đoạn tam cá nguyệt thứ ba là thời điểm quan trọng để theo dõi sự phát triển toàn diện của thai nhi và phát hiện sớm các biến chứng cuối thai kỳ.
-
Đo các chỉ số sinh học (BPD, HC, AC, FL, EFW…) để đánh giá tốc độ phát triển của thai, phát hiện thai nhỏ hoặc lớn hơn so với tuổi thai.
-
Đánh giá dòng máu qua các động mạch chính (như động mạch rốn, động mạch não giữa, động mạch tử cung…) để phát hiện bất thường tuần hoàn nhau thai – thai, dự báo nguy cơ thiếu oxy và suy thai mạn tính.
-
Lặp lại khảo sát hình thái học như ở tuần 22 nhằm phát hiện những bất thường khởi phát muộn (ví dụ: nhẵn não, tắc ruột, tràn dịch não…).
-
Đánh giá các biến chứng mắc phải do tác nhân bên ngoài như: nhiễm vi rút Zika, CMV, Rubella…, đặc biệt ở những thai phụ có biểu hiện lâm sàng nghi ngờ hoặc sống trong vùng dịch tễ.
-
Kết hợp với xét nghiệm cần thiết để theo dõi các trường hợp thai phát triển bất thường, như xét nghiệm Doppler, Non-stress test (NST), hoặc monitoring thai kỳ sát sao hơn trong các ca nguy cơ cao.
3. Tầm quan trọng của việc siêu âm thai định kỳ
Siêu âm thai định kỳ không chỉ là yêu cầu y khoa mà còn là hình thức theo dõi sức khỏe toàn diện cho mẹ và bé. Những lợi ích bao gồm:
-
Phát hiện sớm các bất thường bẩm sinh.
-
Đánh giá tình trạng phát triển và dinh dưỡng của thai nhi.
-
Tiên lượng khả năng sinh thường hay cần can thiệp sản khoa.
-
Giúp mẹ an tâm hơn và gắn kết cảm xúc với thai nhi thông qua hình ảnh trực quan.
4. Những lưu ý khi thực hiện siêu âm thai
-
Không nên lạm dụng siêu âm, chỉ siêu âm khi có chỉ định của bác sĩ sản khoa.
-
Ưu tiên các cơ sở y tế có uy tín, trang thiết bị hiện đại và bác sĩ siêu âm có chứng chỉ hành nghề chuyên khoa.
-
Một số trường hợp đặc biệt (thai IVF, tiền sử sảy thai, bệnh lý nền…) cần được siêu âm thường xuyên hơn dưới sự theo dõi sát sao.
9 tháng 10 ngày là hành trình không chỉ của riêng người mẹ, mà là sự kết nối thiêng liêng giữa hai trái tim cùng nhịp đập. Và mỗi lần siêu âm, mỗi hình ảnh con hiện lên trên màn hình, chính là một cột mốc ghi dấu kỳ diệu – nơi cảm xúc thăng hoa, và cũng là nơi y học đồng hành, bảo vệ trọn vẹn cho hành trình ấy. Hãy tuân thủ lịch khám thai định kỳ và siêu âm thai theo hướng dẫn của bác sĩ sản khoa để bảo đảm sức khỏe tối ưu cho cả mẹ và bé yêu.
Phòng Khám Sản Nhi Xét Nghiệm BS Kha Trâm CS2
|